
Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
Verwandte Artikel: Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
- Diabetes Mellitus: Komplikationen Und Langzeitfolgen
- Latenter Diabetes Mellitus: Ein Heimtückischer Feind In Der Stille
- Medikamentöse Therapie Des Diabetes Mellitus
- Diabetes Mellitus: Eine Komplexe Krankheit Und Ihre Medikamentöse Therapie
- Leitlinien Zur Behandlung Von Diabetes Mellitus
Einführung
Mit großer Freude werden wir uns mit das faszinierende Thema rund um Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
- 1 Verwandte Artikel: Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
- 2 Einführung
- 3 Video über Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
- 4 Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
- 4.1 NANDA-Diagnosen für Patienten mit Diabetes Mellitus
- 4.2 Fazit und Bedeutung von NANDA-Diagnosen in der Pflege von Menschen mit Diabetes Mellitus
- 5 Abschluss
Video über Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen
Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen

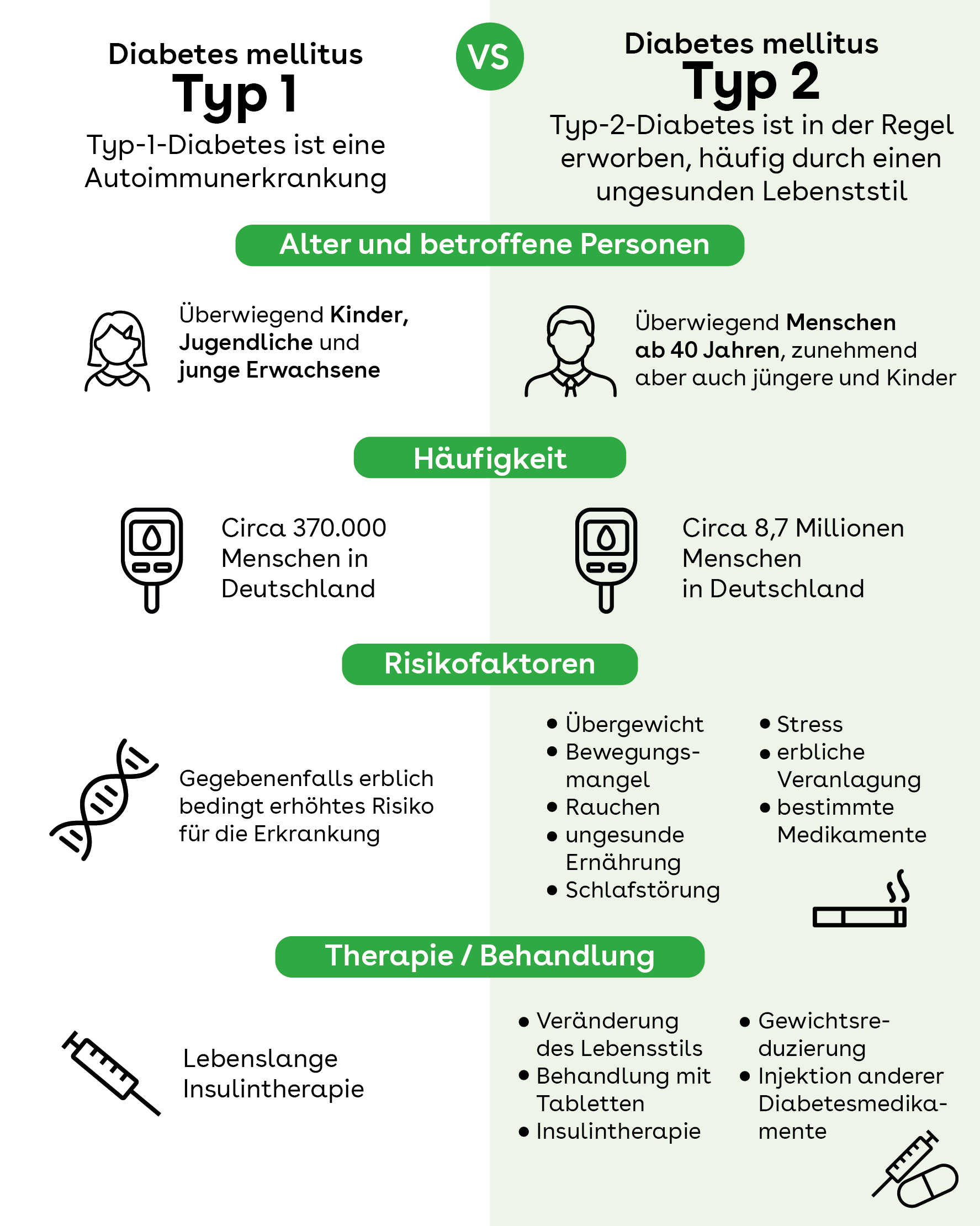
Diabetes Mellitus ist eine chronische Stoffwechselerkrankung, die durch eine gestörte Insulinproduktion und -wirkung gekennzeichnet ist. Dies führt zu einem erhöhten Blutzuckerspiegel, der verschiedene gesundheitliche Probleme verursachen kann. Die Pflege von Menschen mit Diabetes Mellitus ist komplex und erfordert ein tiefes Verständnis der Krankheit und ihrer Auswirkungen.
NANDA-Diagnosen (North American Nursing Diagnosis Association) bieten einen strukturierten Ansatz zur Identifizierung und Dokumentation von Pflegebedürfnissen. Diese Diagnosen ermöglichen es Pflegefachkräften, die individuellen Bedürfnisse von Patienten mit Diabetes Mellitus zu erkennen und zielgerichtete Pflegepläne zu erstellen.
Dieser Artikel bietet einen umfassenden Leitfaden zu NANDA-Diagnosen für Diabetes Mellitus. Er beleuchtet die wichtigsten Diagnosekategorien, ihre Definitionen, zugehörige Symptome und mögliche Pflegeinterventionen.
NANDA-Diagnosen für Patienten mit Diabetes Mellitus
Die NANDA-Diagnosen lassen sich in verschiedene Kategorien einteilen, die die häufigsten Pflegebedürfnisse von Menschen mit Diabetes Mellitus abdecken:
1. Gestörte Glukose-Regulation:
-
Defizit an Wissen über die Krankheit: Diese Diagnose beschreibt den Mangel an Wissen über die Krankheit, ihre Behandlung, das Selbstmanagement und die Vorsichtsmaßnahmen.
- Symptome:
- Unfähigkeit, die Blutzuckerwerte zu kontrollieren.
- Falsche Anwendung von Insulin oder Medikamenten.
- Fehlende Kenntnisse über Ernährungsempfehlungen.
- Unzureichende Kenntnisse über die Symptome der Hypoglykämie und Hyperglykämie.

- Interventionen:
- Aufklärung über Diabetes Mellitus und seine Behandlung.
- Demonstration der korrekten Anwendung von Insulin oder Medikamenten.
- Beratung zur Ernährungsumstellung und Lebensgewohnheiten.
- Schulung zur Selbstkontrolle des Blutzuckerspiegels.
- Förderung der aktiven Teilnahme des Patienten an der Behandlung.

- Symptome:
-
Risiko für Hyperglykämie: Diese Diagnose bezieht sich auf ein erhöhtes Risiko für einen erhöhten Blutzuckerspiegel.
- Symptome:
- Übermäßiger Durst und häufiger Harndrang.
- Müdigkeit und Schwäche.
- Gewichtsverlust trotz erhöhtem Appetit.
- Sehstörungen.
- Verlangsamte Wundheilung.
- Interventionen:
- Regelmäßige Kontrolle des Blutzuckerspiegels.
- Anpassung der Medikation und Insulintherapie.
- Förderung einer gesunden Ernährung.
- Bewegung und ausreichende Flüssigkeitszufuhr.
- Überwachung auf Komplikationen.
- Symptome:
-
Risiko für Hypoglykämie: Diese Diagnose beschreibt das erhöhte Risiko für einen niedrigen Blutzuckerspiegel.
- Symptome:
- Schweißausbrüche und Zittern.
- Herzklopfen und Herzrasen.
- Verwirrung und Unkonzentriertheit.
- Gereiztheit und Angstgefühl.
- Hungergefühl.
- Sehstörungen.
- Interventionen:
- Regelmäßige Kontrolle des Blutzuckerspiegels.
- Anpassung der Medikation und Insulintherapie.
- Vermeidung von Alkoholkonsum und körperlicher Überanstrengung.
- Tragen von Traubenzuckertabletten oder anderen schnell wirkenden Kohlenhydraten zur Notfallbehandlung.
- Schulung von Angehörigen zur Hilfeleistung bei einer Hypoglykämie.
- Symptome:
2. Gestörte Nährstoffaufnahme:
-
Ungleichgewicht im Nährstoffbedarf: Diese Diagnose beschreibt eine Diskrepanz zwischen dem Bedarf an Nährstoffen und der tatsächlichen Aufnahme.
- Symptome:
- Gewichtsverlust oder -zunahme.
- Mangel an Energie.
- Verdauungsstörungen.
- Veränderungen im Haar- und Hautbild.
- Verminderte Konzentration.
- Interventionen:
- Ernährungsberatung durch einen ausgebildeten Diätassistenten.
- Erstellung eines individuellen Ernährungsplans, der den Nährstoffbedarf des Patienten berücksichtigt.
- Unterstützung bei der Lebensmittelwahl und Zubereitung.
- Förderung von regelmäßigen Mahlzeiten und gesunden Snacks.
- Kontrolle des Gewichts und der Ernährungszufuhr.
- Symptome:
-
Risiko für unzureichende Flüssigkeitszufuhr: Diese Diagnose beschreibt ein erhöhtes Risiko für Dehydration.
- Symptome:
- Durst.
- Trockene Haut und Schleimhäute.
- Konzentrationsschwierigkeiten.
- Müdigkeit und Schwäche.
- Schwindel.
- Verminderter Harnabscheid.
- Interventionen:
- Kontinuierliche Flüssigkeitszufuhr.
- Kontrolle des Flüssigkeitshaushalts.
- Berücksichtigung von individuellen Bedürfnissen, z. B. bei Sportlern oder in heißen Klimazonen.
- Beurteilung des Flüssigkeitsbedarfs bei Fieber oder Durchfall.
- Symptome:
-
Risiko für ungesunde Ernährung: Diese Diagnose beschreibt ein erhöhtes Risiko für einen Mangel an wichtigen Nährstoffen.
- Symptome:
- Häufige Süßigkeiten- und fettreiche Konsum.
- Mangel an Obst, Gemüse und Vollkornprodukten im Ernährungsplan.
- Übermäßiger Alkoholkonsum.
- Mangel an Bewegung.
- Interventionen:
- Unterstützung bei der Lebensmittelauswahl und Zubereitung.
- Förderung einer gesunden Ernährungsumstellung.
- Motivationsgespräch und Verhaltenstherapie zur Änderung ungesunder Essgewohnheiten.
- Symptome:
3. Gestörte Körperfunktion:
-
Gestörte Hautintegrität: Diese Diagnose beschreibt eine Schädigung der Haut, die durch die Folgen von Diabetes Mellitus, wie z.B. schlechte Wundheilung oder Neuropathie, verursacht werden kann.
- Symptome:
- Geschwüre und Wunden.
- Hauttrockenheit und Juckreiz.
- Hautausschläge und Infektionen.
- Interventionen:
- Regelmäßige Hautinspektion.
- Schutz der Haut vor Verletzungen.
- Fachgerechte Wundversorgung.
- Schulung des Patienten zur Hautpflege.
- Symptome:
-
Gestörte Mobilität: Diese Diagnose beschreibt eine Einschränkung der Beweglichkeit, die durch Komplikationen wie Neuropathie oder Gefäßschäden verursacht werden kann.
- Symptome:
- Muskelschwäche.
- Schmerzen.
- Bewegungseinschränkungen.
- Sturzgefahr.
- Interventionen:
- Unterstützung bei der Mobilität.
- Förderung von Bewegung und regelmäßigem Training.
- Anpassung der Umgebung, um Stürze zu vermeiden.
- Beratung zur Hilfsmittelversorgung wie Gehhilfen.
- Symptome:
-
Risiko für Schmerzen: Diese Diagnose beschreibt ein erhöhtes Risiko für Schmerzen, die durch Komplikationen wie Neuropathie, Gefäßschäden oder diabetische Fußsyndrome verursacht werden können.
- Symptome:
- Ziehen, Brennen oder Taubheit in den Gliedmaßen.
- Schmerzen in den Füßen.
- Schmerzen in anderen Körperregionen.
- Interventionen:
- Kontinuierliche Schmerzbewertung.
- Anwendung von Schmerzmitteln.
- Nicht-pharmakologische Methoden zur Schmerztherapie, wie z. B. Wärmetherapie oder Massage.
- Beratung zur Schmerzbewältigungstechniken.
4. Gestörter psychologischer Zustand:
-
Angst: Diese Diagnose beschreibt Ängste und Sorgen, die sich aus der Diagnose und dem Umgang mit der Krankheit entwickeln können.
- Symptome:
- Nervosität und Unruhe.
- Herzrasen und Schweißausbrüche.
- Schlafstörungen.
- Konzentrationsschwierigkeiten.
- Interventionen:
- Psychologische Unterstützung und Beratung.
- Entspannungstechniken und Stressbewältigungsstrategien.
- Unterstützungsgruppen für Menschen mit Diabetes Mellitus.
- Symptome:
-
Depressive Verstimmung: Diese Diagnose beschreibt depressive Symptome, die durch die chronische Erkrankung, die Einschränkungen im Alltag und die Angst vor Komplikationen verursacht werden können.
- Symptome:
- Niedergeschlagenheit und Interessenverlust.
- Müdigkeit und Antriebslosigkeit.
- Schlafstörungen.
- Appetitlosigkeit oder Essattacken.
- Selbstwertprobleme.
- Interventionen:
- Psychotherapie und Medikamentöse Behandlung.
- Beratung und Unterstützung durch Angehörige oder Freunde.
- Teilnahme an Selbsthilfegruppen.
- Förderung von Aktivitäten, die Freude bereiten.
- Symptome:
-
Gestörte Selbstwirksamkeit: Diese Diagnose beschreibt ein mangelndes Selbstvertrauen in die eigene Fähigkeit, mit der Krankheit umzugehen.
- Symptome:
- Zweifel an der eigenen Fähigkeit, sich selbst zu managen.
- Vermeidung von Aufgaben zur Blutzuckerkontrolle.
- Desinteresse an Informationen über die Krankheit.
- Verleugnung der Erkrankung.
- Interventionen:
- Aufbau von Selbstvertrauen durch Erfolgserlebnisse.
- Stärkung der Motivation und Eigeninitiative.
- Förderung der selbstständigen Blutzuckerkontrolle.
- Unterstützung bei der Entscheidungsfindung.
- Symptome:
5. Gestörte soziale Interaktion
- Soziale Isolation: Diese Diagnose beschreibt die Abkapselung von sozialen Kontakten, die durch die Erkrankung und die damit verbundenen Einschränkungen verursacht werden können.
- Symptome:
- Vermeidung von sozialen Situationen.
- Mangel an Interaktion mit anderen Menschen.
- Einsamkeit und Gefühle der Isolation.
- Interventionen:
- Förderung von sozialen Kontakten.
- Unterstützung bei der Teilnahme an Selbsthilfegruppen.
- Vermittlung von Informationsmaterialien und Ressourcen.
- Integration in die Gesellschaft und Unterstützung bei der Bewältigung von Barrieren.
- Symptome:
6. Risiko für Komplikationen:
-
Risiko für diabetisches Fußsyndrom: Diese Diagnose beschreibt ein erhöhtes Risiko für Fußprobleme, die durch Neuropathie und Gefäßschäden verursacht werden.
- Symptome:
- Taubheit und Kribbeln in den Füßen.
- Wunden, Geschwüre oder Infektionen an den Füßen.
- Veränderungen an den Nägeln.
- Interventionen:
- Tägliche Inspektion der Füße und Haut.
- Schutz der Füße vor Verletzungen und Infektionen.
- Regelmäßige Fußpflege durch einen spezialisierten Podologen.
- Förderung von gesundem Schuhwerk.
- Symptome:
-
Risiko für diabetische Retinopathie: Diese Diagnose beschreibt ein erhöhtes Risiko für Schäden an der Netzhaut.
- Symptome:
- Sehstörungen.
- verschwommenes Sehen.
- blinde Flecken im Gesichtsfeld.
- Interventionen:
- Regelmäßige Augenuntersuchungen.
- Kontrolle des Blutzuckerspiegels.
- Blutdrucksenkung.
- Behandlung von Begleiterkrankungen.
- Symptome:
-
Risiko für diabetische Nephropathie: Diese Diagnose beschreibt ein erhöhtes Risiko für Nierenschäden.
- Symptome:
- Proteinurie (Eiweiß im Urin).
- Bluthochdruck.
- Schwellungen an den Beinen und Füßen.
- Müdigkeit.
- Anämie.
- Interventionen:
- Kontrolle des Blutzuckerspiegels.
- Blutdrucksenkung.
- Begrenzung der Proteinaufnahme.
- regelmäßige Kontrolle der Nierenfunktion.
- Symptome:
-
Risiko für diabetische Neuropathie: Diese Diagnose beschreibt ein erhöhtes Risiko für Nervenschädigungen.
- Symptome:
- Taubheit und Kribbeln in den Gliedmaßen.
- Schmerzen.
- Muskelschwäche.
- Verdauungsstörungen.
- Erektionsstörungen.
- Interventionen:
- Kontrolle des Blutzuckerspiegels.
- Behandlung von Begleiterkrankungen.
- Schmerztherapie.
- Beratung und Unterstützung zur Lebensbewältigung.
- Symptome:
7. Gestörte Therapiecompliance:
- Noncompliance mit dem Behandlungsplan: Diese Diagnose beschreibt die Nicht-Einhaltung des Behandlungsplanes, der die medikamentöse Therapie, die Ernährung, die Blutzuckerkontrolle und andere Maßnahmen umfasst.
- Symptome:
- Verpassen von Insulin- oder Medikamentengabe.
- Nichteinhaltung der vorgegebenen Ernährungsempfehlungen.
- Vernachlässigung der Selbstkontrolle des Blutzuckerspiegels.
- Interventionen:
- Abklärung der Gründe für die Noncompliance.
- Motivierende Gespräche und Unterstützung bei der Veränderung des Verhaltens.
- Anpassung des Behandlungsplans an die individuellen Bedürfnisse und Wünsche des Patienten.
- Förderung der Selbstwirksamkeit und der aktiven Teilnahme an der Behandlung.
8. Gestörte Familienbeziehungen:
- Gestörte Familienbeziehungen: Diese Diagnose beschreibt die Belastung der Familienbeziehungen durch die Erkrankung und die damit verbundenen Einschränkungen.
- Symptome:
- Konflikte zwischen Familienmitgliedern.
- Überlastung von Familienmitgliedern durch die häufige Pflege und Betreuung.
- Emotionale Distanzierung.
- Interventionen:
- Beratung von Familienmitgliedern zur Bewältigung der Situation.
- Schulung von Angehörigen im Umgang mit Diabetes Mellitus.
- Anleitung zur Unterstützung und Entlastung von Familienmitgliedern.
- Vermittlung von Selbsthilfegruppen für Familien.
- Symptome:
9. Gestörter Schlaf:
- Störung des Schlafmusters: Diese Diagnose beschreibt Schlafstörungen, die durch die Krankheit, die Medikation, die Angst vor Komplikationen oder andere Faktoren verursacht werden können.
- Symptome:
- Schlafstörungen, z. B. Einschlaf- oder Durchschlafstörungen.
- Übermäßige Müdigkeit tagsüber.
- Interventionen:
- Förderung von regelmäßigen Schlafgewohnheiten.
- Beratung zur Schlafhygiene.
- Vermeidung von Koffein und Alkohol vor dem Schlafengehen.
- Anpassung der Medikation, wenn sie Schlafstörungen verursacht.
- Symptome:
10. Gestörte Lebensqualität:
- Verminderte Lebensqualität: Diese Diagnose beschreibt die Einschränkungen im Alltag, die durch die Krankheit und ihre Auswirkungen verursacht werden.
- Symptome:
- Einschränkungen in der Mobilität.
- Änderungen im sozialen und beruflichen Leben.
- Emotionale Belastung.
- Mangel an Lebensfreude.
- Interventionen:
- Optimierung der Blutzuckerkontrolle.
- Unterstützung bei der Bewältigung von Komplikationen.
- Psychologische und soziale Unterstützung.
- Anpassung des Alltags an die Bedürfnisse des Patienten.
- Symptome:
Fazit und Bedeutung von NANDA-Diagnosen in der Pflege von Menschen mit Diabetes Mellitus
NANDA-Diagnosen bieten ein wertvolles Instrument für Pflegefachkräfte, um die individuellen Bedürfnisse von Menschen mit Diabetes Mellitus zu erkennen und zu dokumentieren. Durch die Verwendung dieser Diagnosen wird die Pflegeplanung individualisiert und optimiert.
Die frühzeitige Erkennung von Risikofaktoren, die Anwendung geeigneter Interventionen und die enge Zusammenarbeit mit dem Patienten und seinen Angehörigen tragen dazu bei, die Lebensqualität von Menschen mit Diabetes Mellitus zu verbessern und das Risiko für Komplikationen zu minimieren.
Es ist wichtig, sich bewusst zu machen, dass Diabetes Mellitus eine chronische Krankheit ist, die ein Leben lang behandelt andauert. Die kontinuierliche Unterstützung und Beratung durch Pflegefachkräfte ist von entscheidender Bedeutung, um den Patienten bei der Bewältigung der Krankheit und der Anpassung an den neuen Lebensalltag zu helfen.
Hinweis: Dieser Artikel dient der allgemeinen Information und ersetzt nicht die professionelle Beratung durch einen Arzt oder eine Pflegefachkraft. Bitte wenden Sie sich bei Fragen zur Behandlung von Diabetes Mellitus an einen Facharzt.

Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Pflegebedürftige mit Diabetes Mellitus: Ein umfassender Leitfaden zu Nanda-Diagnosen bietet. Wir schätzen Ihre Aufmerksamkeit für unseren Artikel. Bis zum nächsten Artikel!
Originally posted 2024-08-27 22:39:00.

Leave a Reply