
Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie
Verwandte Artikel: Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie
- Diabetes Mellitus: Eine Komplexe Erkrankung Mit Weitreichenden Folgen
- Diabetes Mellitus: Ein Komplexes Krankheitsbild Mit Weitreichenden Folgen
- Diabetes Mellitus Typ 1: Eine Chronische Krankheit Im Kindesalter
- Körperpflege Bei Diabetes Mellitus: Ein Leitfaden Für Ein Gesünderes Leben
- Diabetes Mellitus Typ 2: Ursachen, Symptome, Diagnose Und Behandlung
Einführung
Mit Begeisterung werden wir uns durch das faszinierende Thema rund um Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
Video über Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie
Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie

Diabetes mellitus, auch bekannt als Zuckerkrankheit, ist eine chronische Stoffwechselerkrankung, die durch einen dauerhaft erhöhten Blutzuckerspiegel (Hyperglykämie) gekennzeichnet ist. Dieser Zustand entsteht, wenn entweder der Körper nicht genug Insulin produziert (Typ-1-Diabetes) oder die Zellen nicht richtig auf das vorhandene Insulin reagieren (Typ-2-Diabetes). Insulin ist ein Hormon, das vom Pankreas produziert wird und die Aufnahme von Zucker aus dem Blut in die Zellen steuert, wo er zur Energiegewinnung verwendet wird.
Ursachen und Risikofaktoren
Die Ursachen für Diabetes mellitus sind vielfältig und komplex. Bei Typ-1-Diabetes liegt eine Autoimmunreaktion zugrunde, bei der das körpereigene Immunsystem die Insulin produzierenden Zellen im Pankreas angreift und zerstört. Die exakte Ursache für Typ-1-Diabetes ist noch nicht vollständig geklärt, aber genetische Faktoren und Umweltfaktoren spielen eine Rolle.
Typ-2-Diabetes entwickelt sich allmählich und ist meist mit dem Alter und dem Lebensstil verbunden. Ein ungesunder Lebensstil mit Übergewicht, Bewegungsmangel und einer ungesunden Ernährung begünstigt die Entstehung der Krankheit. Auch genetische Prädisposition und hormonelle Faktoren spielen eine Rolle.
Symptome und Komplikationen
Diabetes mellitus kann sich über einen längeren Zeitraum ohne Symptome entwickeln. In einigen Fällen können jedoch Frühsymptome auftreten, wie zum Beispiel:
- Häufiges Wasserlassen, insbesondere nachts
- Starker Durst
- Unerklärlicher Gewichtsverlust
- Unerklärliche Müdigkeit
- Oft verheilende Wunden
- Verlangsamte Wundheilung
- Sehstörungen
- Kribbeln oder Taubheit in den Händen und Füßen


Wenn Diabetes nicht behandelt wird, kann er zu schwerwiegenden Komplikationen führen, darunter:
- Herz-Kreislauf-Erkrankungen: Diabetes erhöht das Risiko für Herzinfarkt, Schlaganfall und periphere arterielle Verschlusskrankheit.
- Nervenschäden (Neuropathie): Dies kann zu Schmerzen, Kribbeln, Taubheit, Muskelschwäche und Darmproblemen führen.
- Nierenschäden (Nephropathie): Diabetes kann die Nieren schädigen und zu Nierenversagen führen.
- Augenschäden (Retinopathie): Diabetes kann die Blutgefäße in der Netzhaut schädigen und zu Sehstörungen oder sogar Blindheit führen.
- Fussgeschwüre: Diabetes beeinträchtigt den Blutzuckerhaushalt und die Nervenfunktion, was zu erhöhtem Risiko für Fußgeschwüre führt.
Diagnose und Behandlung
Die Diagnose von Diabetes mellitus erfolgt durch die Messung des Blutzuckerspiegels. Eine einmalige Messung reicht jedoch nicht aus, um Diabetes festzustellen. Deshalb werden mehrere Messungen über einen längeren Zeitraum empfohlen.
Die Behandlung von Diabetes mellitus zielt darauf ab, den Blutzuckerspiegel so gut wie möglich zu kontrollieren und die Wahrscheinlichkeit für Komplikationen zu reduzieren. Die Behandlung umfasst:
- Lebensstiländerungen: Ernährungsumstellung auf eine gesunde, ausgewogene Ernährung mit ausreichender Ballaststoffzufuhr, regelmäßige körperliche Aktivität, Gewichtsabnahme (bei Übergewicht) und Stressmanagement.
- Medikamente:
- Bei Typ-1-Diabetes: Insulintherapie zur Regulierung des Blutzuckerspiegels.
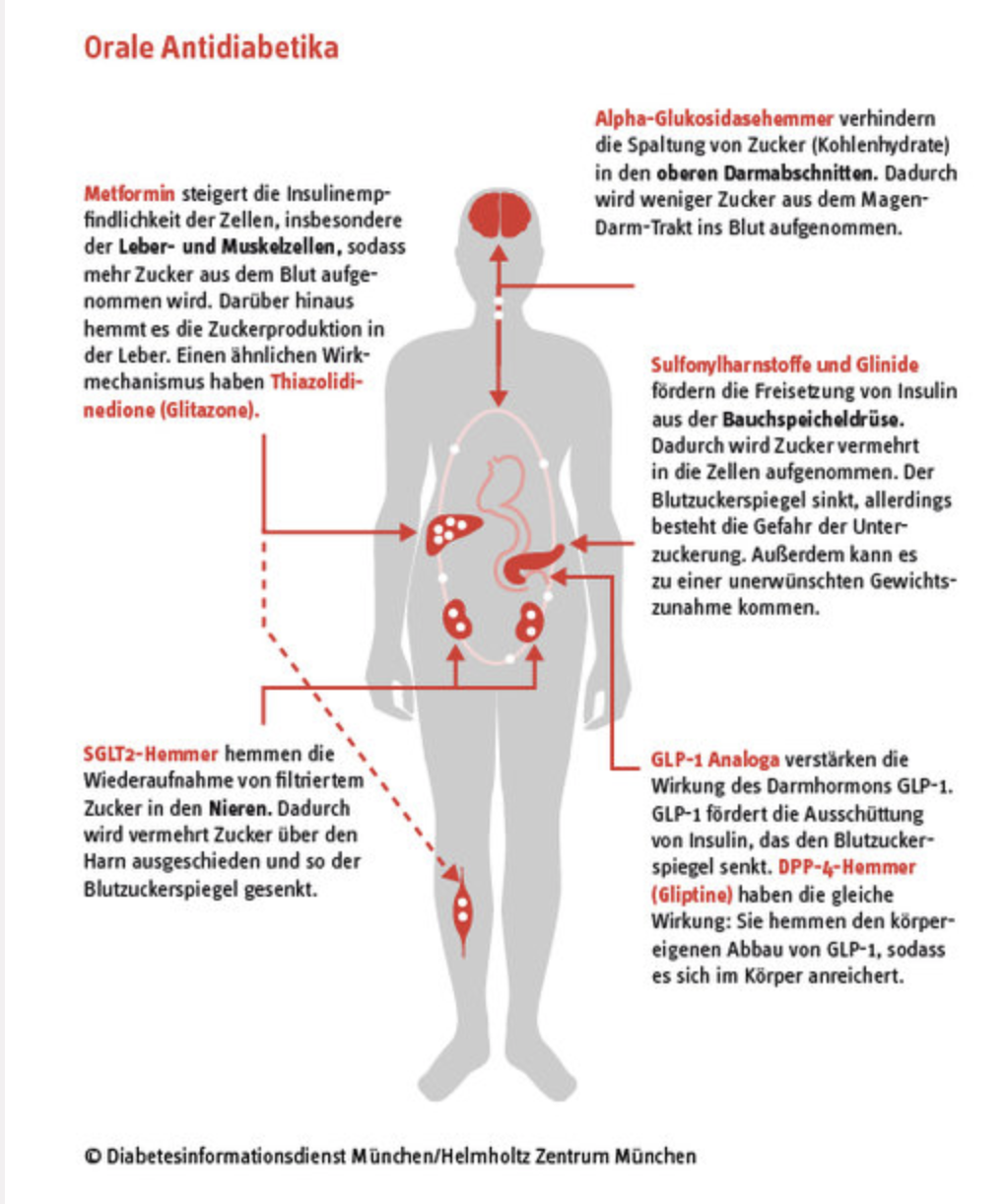
- Bei Typ-2-Diabetes: Medikamente zur Verbesserung der Insulinsensitivität oder zur Steigerung der Insulinproduktion, wie zum Beispiel Metformin, Sulfonylharnstoffe, Glitazone, GLP-1-Rezeptoragonisten, SGLT2-Hemmer. In schweren Fällen kann auch eine Insulintherapie erforderlich sein.
- Blutzuckerüberwachung: Regelmäßige Blutglukosemessungen, um den Blutzuckerspiegel zu kontrollieren und die Medikation gegebenenfalls anzupassen.
Medikamentöse Therapie im Detail
Insulintherapie:
Insulin ist ein lebenswichtiges Hormon bei Diabetes mellitus. Bei Typ-1-Diabetes wird das körpereigene Insulin vollständig zerstört, weshalb eine lebenslange Insulintherapie unerlässlich ist. Auch bei Typ-2-Diabetes kann in schweren Fällen eine Insulintherapie notwendig sein, wenn andere Medikamente nicht ausreichen.
Es gibt verschiedene Arten von Insulinpräparaten mit unterschiedlichen Wirkungsdauern und Verabreichungswegen. Die häufigsten Arten von Insulin sind:
- Schnellwirkendes Insulin: Dieses Insulin wirkt innerhalb von 15 bis 30 Minuten und hält etwa 3 bis 4 Stunden an. Es wird häufig vor Mahlzeiten verabreicht.
- Kurzzeitinsulin: Dieses Insulin wirkt innerhalb von 30 bis 60 Minuten und hält etwa 5 bis 8 Stunden an. Es wird ebenfalls häufig vor Mahlzeiten verabreicht.
- Mittelzeitinsulin: Dieses Insulin wirkt etwa 2 bis 4 Stunden nach der Injektion und hält 10 bis 16 Stunden an. Es wird meist einmal täglich abends verabreicht.
- Langzeitinsulin: Dieses Insulin wirkt etwa 2 bis 4 Stunden nach der Injektion und hält 24 Stunden an. Es wird meist einmal täglich verabreicht.
Andere Medikamente:
- Metformin: Dieses Medikament verbessert die Insulinsensitivität der Zellen, d.h. die Zellen reagieren besser auf das vorhandene Insulin. Es wird häufig bei Typ-2-Diabetes eingesetzt.
- Sulfonylharnstoffe: Diese Medikamente stimuleren die Insulinproduktion im Pankreas. Sie werden auch häufig bei Typ-2-Diabetes eingesetzt.
- Glitazone: Diese Medikamente verbessern die Insulinsensitivität der Zellen und reduzieren den Blutzucker. Sie werden häufig bei Typ-2-Diabetes eingesetzt, insbesondere bei Patienten mit Insulinresistenz.
- GLP-1-Rezeptoragonisten: Diese Medikamente steigern die Insulinproduktion, verzögern die Magenentleerung und reduzieren den Appetit. Sie werden bei Typ-2-Diabetes eingesetzt, insbesondere bei Patienten mit hohem BMI oder erhöhtem Herz-Kreislauf-Risiko.
- SGLT2-Hemmer: Diese Medikamente erhöhen die Ausscheidung von Zucker über den Urin und senken somit den Blutzuckerspiegel. Sie werden bei Typ-2-Diabetes eingesetzt, insbesondere bei Patienten mit hohem BMI oder erhöhtem Herz-Kreislauf-Risiko.
- Alpha-Glucosidasehemmer: Diese Medikamente verlangsamen die Verdauung und Aufnahme von Kohlenhydraten und reduzieren dadurch den Blutzuckerspiegel nach dem Essen. Sie werden bei Typ-2-Diabetes eingesetzt, insbesondere bei Patienten mit hohen Blutzuckerspiegeln nach dem Essen.
Nebenwirkungen von Diabetesmedikamenten
Wie alle Medikamente können auch Diabetesmedikamente Nebenwirkungen haben. Die häufigsten Nebenwirkungen sind:
- Hypoglykämie: Ein zu niedriger Blutzuckerspiegel (Hypoglykämie) kann zu Schweißausbrüchen, Zittern, Kopfschmerzen, Verwirrtheit, Sehstörungen und Bewusstlosigkeit führen.
- Magen-Darm-Beschwerden: Metformin kann zu Übelkeit, Erbrechen, Durchfall, Bauchschmerzen und Appetitlosigkeit führen.
- Gewichtszunahme: Einige Diabetesmedikamente, wie zum Beispiel Sulfonylharnstoffe und Insulin, können zu Gewichtszunahme führen.
- Allergische Reaktionen: Selten können Allergische Reaktionen auf Diabetesmedikamente auftreten.
Wichtige Hinweise
- Diabetesmedikamente sollten nur unter ärztlicher Aufsicht eingenommen werden.
- Die Dosierung und Art des Medikaments sollten individuell an die Bedürfnisse des Patienten angepasst werden.
- Die Einnahme von Diabetesmedikamenten sollte niemals eigenmächtig abgebrochen werden.
- Es ist wichtig, die Anweisungen des Arztes genau zu befolgen und regelmäßige Kontrollen durchzuführen.
- Die Einnahme von Diabetesmedikamenten erfordert eine gute Selbstmanagementfähigkeit und die Fähigkeit, den Blutzuckerspiegel regelmäßig zu überwachen.
Zukunftsperspektiven
Die Forschung auf dem Gebiet der Diabetestherapie ist sehr dynamisch. Neue Medikamente und Therapieansätze werden entwickelt, um die Behandlung von Diabetes zu verbessern und die Entstehung von Komplikationen zu verhindern. Zu den vielversprechenden Entwicklungen gehören:
- Neue Insulinanaloga mit längerer Wirkdauer und verbesserter Verträglichkeit.
- Immuntherapie zur Unterdrückung des Immunsystems bei Typ-1-Diabetes.
- Targeting-Therapien, die gezielt bestimmte Zelltypen oder Stoffwechselwege im Körper beeinflussen.
- Entwicklung neuer Diabetes-Sensortechnologien, die die Blutzuckerüberwachung vereinfachen und automatisieren.
Fazit
Diabetes mellitus ist eine komplexe und chronische Erkrankung, die den gesamten Körper betrifft. Eine frühzeitige Diagnose und eine konsequente, lebenslange Behandlung sind unerlässlich, um die Entstehung von Komplikationen zu verhindern und die Lebensqualität zu verbessern.
Die medikamentöse Therapie spielt dabei eine wichtige Rolle. Die Wahl des Medikaments oder der Kombinationstherapie richtet sich nach dem Typ des Diabetes, den individuellen Bedürfnissen des Patienten und dem Schweregrad der Erkrankung.
Es ist wichtig, dass Patienten sich aktiv an der Behandlung beteiligen, ihre Blutzuckerwerte regelmäßig kontrollieren und die Anweisungen des Arztes befolgen. Durch gute Eigenmanagementfähigkeiten und eine enge Zusammenarbeit mit dem behandelnden Arzt können Menschen mit Diabetes ein normales und selbstbestimmtes Leben führen.
Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Diabetes mellitus: Eine komplexe Krankheit und ihre medikamentöse Therapie bietet. Wir danken Ihnen, dass Sie sich die Zeit genommen haben, diesen Artikel zu lesen. Bis zum nächsten Artikel!
Originally posted 2024-08-08 02:47:00.

Leave a Reply