Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung
Verwandte Artikel: Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung
- Latenter Diabetes Mellitus: Ein Stiller Feind, Der Nicht Unterschätzt Werden Sollte
- Diabetes Mellitus Leitlinien 2023: Ein Umfassender Leitfaden Für Die Optimale Therapie
- Diabetes Mellitus: Eine Komplexe Krankheit Mit Weitreichenden Folgen
- Jugendlicher Diabetes Mellitus: Ursachen Und Zusammenhänge
- Diabetes Mellitus: Eine Umfassende Betrachtung
Einführung
Mit großer Freude werden wir uns mit das faszinierende Thema rund um Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
Video über Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung
Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung
Einleitung
Diabetes mellitus, eine chronische Stoffwechselerkrankung, zeichnet sich durch einen dauerhaft erhöhten Blutzuckerspiegel aus. Dieser Zustand entsteht, wenn der Körper nicht genügend Insulin produziert oder das Insulin nicht richtig verwertet. Insulin ist ein Hormon, das von der Bauchspeicheldrüse produziert wird und den Blutzucker in die Zellen transportiert, wo er zur Energiegewinnung genutzt wird. Fehlfunktionen in diesem komplexen System führen zur Entwicklung von Diabetes mellitus, der weitreichende Folgen für die Gesundheit haben kann.
Ursachen und Entstehungsmechanismen
Diabetes mellitus kann unterschiedliche Ursachen haben:
1. Typ-1-Diabetes (früher: juveniler Diabetes, Insulin-abhängiger Diabetes)
- Autoimmunerkrankung: Bei Typ-1-Diabetes werden die insulinproduzierenden Zellen (beta-Zellen) in der Bauchspeicheldrüse durch das eigene Immunsystem zerstört. Die Ursache dafür ist noch nicht vollständig geklärt, aber genetische Prädispositionen und Umweltfaktoren spielen eine Rolle.
- Insulinsubstitution: Da der Körper kein eigenes Insulin mehr produziert, ist eine lebenslange Insulintherapie notwendig.
2. Typ-2-Diabetes (früher: Altersdiabetes, nicht Insulin-abhängiger Diabetes)
![]()
- Insulinresistenz: Die Zellen reagieren nicht mehr ausreichend auf Insulin, wodurch der Blutzucker nicht mehr effektiv in die Zellen transportiert werden kann. Ursächlich sind genetische Prädispositionen, Übergewicht, Bewegungsmangel und ungesunde Ernährung.
- gestörte Insulinproduktion: In späteren Stadien kann die Bauchspeicheldrüse auch weniger Insulin produzieren.
- Medikamentöse Therapie: Patienten mit Typ-2-Diabetes benötigen in der Regel eine medikamentöse Therapie, die auf die individuelle Situation abgestimmt ist. Dazu gehören orale Antidiabetika, Insulin und spezielle Gewichtsverlustmittel.

3. Andere Formen des Diabetes
Zusätzlich zu den beiden Hauptformen des Diabetes gibt es noch weitere seltene Formen:
- Schwangerschaftsdiabetes: Dieser Typ tritt während der Schwangerschaft auf und verschwindet in der Regel nach der Geburt.
- Genetisch bedingter Diabetes: Seltene genetische Defekte können zu einem Diabetes führen.
- Diabetes aufgrund anderer Erkrankungen: Einige Erkrankungen wie die Bauchspeicheldrüsenentzündung oder bestimmte Medikamente können ebenfalls Diabetes auslösen.

Symptome und Diagnose
Die Symptome von Diabetes mellitus sind vielfältig und variieren je nach Art und Schweregrad der Erkrankung. Typische Symptome sind:
- Überschüssiger Durst und vermehrter Harndrang: Der hohe Blutzuckerspiegel zieht Wasser aus dem Körper, was zu dehydrierenden Symptomen führt.
- Unerklärlicher Gewichtsverlust: Die Zellen können den Zucker nicht ausreichend verwerten, der Körper greift auf die körpereigenen Reserven zurück.
- Vermehrter Hunger: Da der Körper die Energie aus dem Zucker nicht nutzen kann, herrscht ein ständiges Hungergefühl.
- Müdigkeit und Schwäche: Der Mangel an Glucose als Energiequelle verursacht Müdigkeit und Leistungsabfall.
- Unscharfes Sehen: Ein hoher Blutzuckerspiegel kann die Linse des Auges beeinträchtigen und zu Sehproblemen führen.
- Verlangsamte Wundheilung: Ein hoher Blutzuckerspiegel schwächt das Immunsystem und verlangsamt die Wundheilung.
- Kribbeln oder Taubheit in den Händen und Füßen: Neuropathie, eine Schädigung der Nerven, kann zu sensorischen Störungen führen.
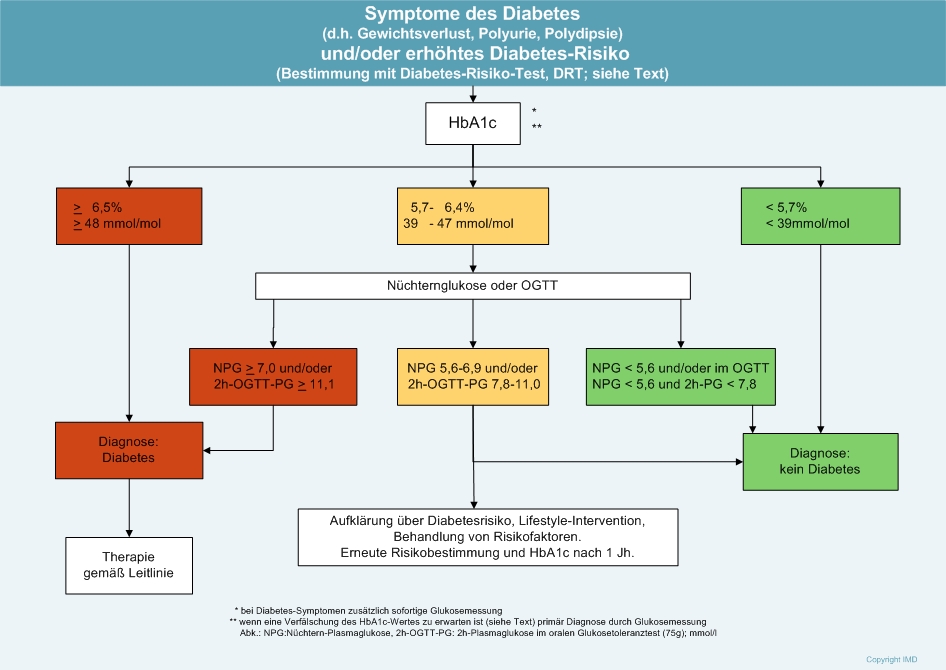
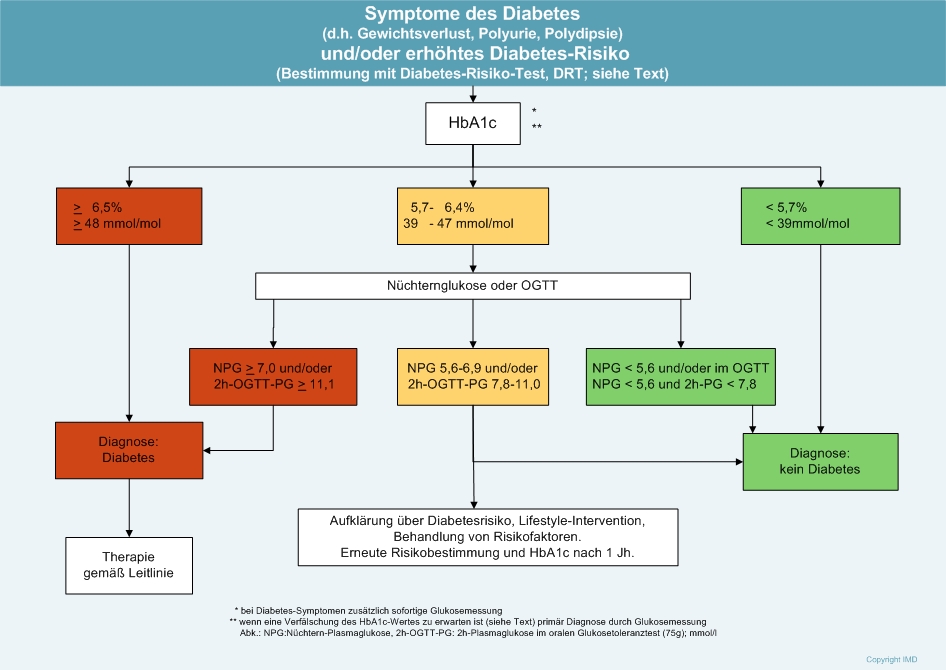
Die Diagnose von Diabetes mellitus wird in der Regel durch eine Kombination aus Anamnese, körperlicher Untersuchung und Blutzuckermessungen gestellt.
Diagnostische Verfahren:
- Blutzuckermessung: Die einfachste Methode, um einen erhöhten Blutzuckerspiegel zu erkennen, ist eine Blutzuckermessung.
- HbA1c-Test: Dieser Test misst den Langzeitblutzuckerspiegel über die letzten 3 Monate. Er gibt Auskunft über die durchschnittliche Blutzuckerkontrolle.
- Glucosetoleranztest: Dieser Test misst den Blutzuckerspiegel nach der Einnahme einer zuckerhaltigen Lösung.
- Körperliche Untersuchung: Der Arzt kann anhand der körperlichen Untersuchung weitere Hinweise auf Diabetes bekommen (z. B. erhöhte Fettanlagerungen am Bauch).
Komplikationen
Diabetes mellitus ist eine chronische Krankheit, die unbehandelt zu schwerwiegenden Komplikationen führen kann.
1. Akute Komplikationen
- Hypoglykämie (Unterzuckerung): Ein zu niedriger Blutzuckerspiegel kann zu Bewusstlosigkeit führen. Die Ursachen können falsche Dosierung von Insulin, zu viel Sport oder ein verzögertes Essen sein.
- Ketoazidose: Bei einem Mangel an Insulin kann der Körper Energie aus Fett gewinnen, wobei Ketonkörper entstehen. Bei einer hohen Konzentration an Ketonkörpern kann es zu einer gefährlichen Übersäuerung des Blutes kommen.
- Hyperosmolares hyperglykämisches Syndrom: Dies ist eine sehr schwere Komplikation, die vor allem bei Typ-2-Diabetes auftreten kann. Dabei ist der Blutzuckerspiegel extrem hoch und führt zu Dehydration und Bewusstlosigkeit.
2. Langfristige Komplikationen
- Herz-Kreislauf-Erkrankungen: Ein hoher Blutzuckerspiegel schädigt die Blutgefäße und erhöht das Risiko für Herzinfarkt, Schlaganfall, Gefäßverschlüsse und Arteriosklerose.
- Nervenschäden (Neuropathie): Diabetes kann die Nerven schädigen, was zu Taubheitsgefühlen, Kribbeln, Schmerzen und Schwäche führen kann.
- Nierenschäden (Nephropathie): Ein hoher Blutzuckerspiegel kann die Blutgefäße der Nieren schädigen und zu einer Nierenschwäche führen.
- Augenkrankheiten (Retinopathie): Diabetes kann die Blutgefäße im Auge schädigen und zu Netzhautveränderungen und Sehstörungen führen.
- Fußschäden (Diabetische Fußsyndrom): Nervenschäden und Durchblutungsstörungen können zu Fußschäden führen, die im schlimmsten Fall eine Amputation erfordern.
- Sexuelle Funktionsstörungen: Diabetes kann die sexuelle Funktion beeinträchtigen.
Behandlung und Therapie
Die Behandlung von Diabetes mellitus zielt darauf ab, den Blutzuckerspiegel möglichst nah am Normalwert zu halten und Komplikationen zu verhindern.
1. Lebensstiländerungen
- Gesunde Ernährung: Eine ausgewogene Ernährung mit viel Obst, Gemüse und Vollkornprodukten ist wichtig. Zucker, fettreiche Lebensmittel und gesalzene Snacks sollten reduziert werden.
- Regelmäßige Bewegung: Regelmäßige Bewegung hilft, den Blutzuckerspiegel zu senken und die Insulinsensitivität zu verbessern.
- Gewicht reduzieren: Übergewicht ist ein wichtiger Risikofaktor für Typ-2-Diabetes. Abnehmen kann den Blutzuckerspiegel senken und das Risiko für Komplikationen reduzieren.
- Stressmanagement: Stress kann den Blutzuckerspiegel erhöhen. Entspannungstechniken wie Yoga, Meditation oder Atemübungen können helfen, Stress zu bewältigen.
2. Medikamentöse Therapie
- Insulin: Bei Typ-1-Diabetes ist eine lebenslange Insulintherapie notwendig. Bei Typ-2-Diabetes kann Insulin in späteren Stadien der Erkrankung eingesetzt werden.
- Orale Antidiabetika: Diese Medikamente können den Blutzuckerspiegel senken, indem sie die Insulinproduktion erhöhen, die Insulinsensitivität verbessern oder die Glukoseaufnahme im Darm reduzieren.
- GLP-1-Rezeptor-Agonisten: Diese Medikamente fördern die Insulinausschüttung und verlangsamen die Magenentleerung.
- SGLT2-Inhibitoren: Diese Medikamente erhöhen die Glukose-Ausscheidung im Urin.
3. Selbstmanagement
- Regelmäßige Blutzuckerkontrolle: Patienten mit Diabetes müssen ihren Blutzuckerspiegel regelmäßig selbst kontrollieren, um den Therapieerfolg zu beurteilen und die Dosis ihrer Medikamente anzupassen.
- Blutzuckertagebuch: In einem Blutzuckertagebuch können Informationen über die Blutzuckerwerte, die Medikamenteneinnahme, die Ernährung und die körperliche Aktivität festgehalten werden.
- Frühzeitige Erkennung von Komplikationen: Regelmäßige Vorsorgeuntersuchungen beim Arzt und die Beachtung von Warnzeichen können helfen, Komplikationen frühzeitig zu erkennen und zu behandeln.
Prävention
Diabetes mellitus lässt sich nicht immer vollständig verhindern, aber das Risiko für die Erkrankung kann durch einen gesunden Lebensstil deutlich reduziert werden.
- Gesunde Ernährung: Eine ausgewogene Ernährung mit viel Obst, Gemüse und Vollkornprodukten senkt das Risiko für Typ-2-Diabetes.
- Regelmäßige Bewegung: Regelmäßige körperliche Aktivität hilft, das Gewicht zu kontrollieren und die Insulinsensitivität zu verbessern.
- Gewicht halten: Übergewicht ist ein wichtiger Risikofaktor für Typ-2-Diabetes.
- Nichtrauchen: Rauchen erhöht das Risiko für Diabetes und andere chronische Erkrankungen.
- Regelmäßige Vorsorgeuntersuchungen: Bei familiärer Vorbelastung für Diabetes oder bei Vorliegen anderer Risikofaktoren sollten regelmäßige Vorsorgeuntersuchungen durchgeführt werden.
Fazit
Diabetes mellitus ist eine chronische Erkrankung, die erhebliche Auswirkungen auf die Lebensqualität hat. Die Diagnose und Behandlung von Diabetes erfordert eine enge Zusammenarbeit zwischen Patient und Arzt. Durch konsequente Blutzuckerkontrolle, gesunde Ernährung, regelmäßige Bewegung und eine konsequente Einnahme der verordneten Medikamente können die Folgen von Diabetes mellitus deutlich reduziert und das Leben positiv beeinflusst werden. Eine frühzeitige Diagnose und Behandlung ist entscheidend, um die Entstehung von Komplikationen zu verhindern und die Lebensqualität der Betroffenen zu erhalten.

Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Diabetes Mellitus: Diagnose und Umgang mit der chronischen Erkrankung bietet. Wir danken Ihnen, dass Sie sich die Zeit genommen haben, diesen Artikel zu lesen. Bis zum nächsten Artikel!
Originally posted 2024-06-28 20:13:00.

Leave a Reply